昨日は、1/31に採卵した卵子2つの凍結確認の日でした。
結果を先にいうと、今回も胚盤胞まで育った受精卵はなく、凍結ならずでした。
無念だわ。
悔しいしやるせないけれど、落ち込んでも仕方ないし、これまで4回の採卵の結果や、書籍に載っていた数値データ(胚盤胞を得るには一般的に何個の卵子が必要なのか)も踏まえて、今後の治療をどうするか脳内会議してみました。

KLCの体外受精・顕微受精後の流れ
採卵の翌日に、まずは受精ができたかどうかの確認メールが届きます。
メール内のリンクから、パスワード入力画面に遷移し、あらかじめ自分で設定していたパスワードを入力すると、受精結果が表示されます。
2つ採卵したうち、ひとつは残念ながら受精せず、一つだけ受精・培養となったことは、先日書いた通りです。
↓受精確認の際の記事
そのときの画面はこんな感じでした↓

そして、採卵から8日後、培養した受精卵が無事凍結できたかどうかを知らせるメールが届きます。
こちらも受精確認のと同様に、Webページでパスワードを入れると、結果が表示される形です。
今回の凍結結果
今回は、

わたしの今の診療方針は胚盤胞まで育ったもののみ凍結する方針です。
5日目で桑実胚、6日目で初期胚盤胞まで達したものの、7日目に成長が止まってしまって、凍結ならずでした。
ちなみに前回のKLCでの採卵の際の結果はこちらでした。
ひとつは桑実胚で成長ストップ、もうひとつは今回と同様に6日目に初期胚盤胞、7日目で発育停止しています。
うーむ。
結果を踏まえて考えたこと
これまでの採卵数を振り返り
なかなか胚盤胞まで育つのは難しそうであるなと。
わたしは転院前の梅ヶ丘産婦人科で2回顕微授精をしています。
1回目の採卵ではPPOS法で5個採卵、1つは空砲で、初期胚を1つ凍結し移植、残り3つは胚盤胞になるまでに成長がストップ。
2回目の採卵も、同じくPPOS法で4個採卵、1つは空砲で、初期胚を1つ凍結し移植、残り2つも凍結前に成長が止まりました。
転院後のKLCでは低刺激法で3個採卵、1つ空砲で、2個とも胚盤胞にならず。
今回も低刺激で3つ採卵して、1つ空砲、1つは受精せず、受精した1つも初期胚盤胞で成長ストップです。
これまで4回累積で15個採卵して、うち4個は空砲、残りの11個も胚盤胞まで成長するものはない状態となっています。。
臨床データと照らし合わせてみる
先日紹介した「不妊治療を考えたら読む本」からの引用ですが、採卵できた数と、その後の育ちを全体的に見てみた図が以下です。
不妊治療を考えたら読む本 科学でわかる「妊娠への近道」 (ブルーバックス) | 浅田 義正, 河合 蘭 |本 | 通販 | Amazon

これは31歳〜35歳という、まだ卵子が老化する(加齢の影響を受ける)前の年齢の人の卵子を見ています。
良好胚盤胞をひとつ手に入れるには、採卵で平均12.8個の卵子が必要でした。採卵した卵子は全て子宮に戻せるわけではなく、未熟だったものや受精できないもの、培養の途中で発育が止まっていまうものが出てきます。子宮に戻した後妊娠する確率が高いとされるのは「良好胚盤胞」の段階まで成長できた卵子です。
つまり卵子は、「10数個取れてもやっと一人生まれるかどうか」というところです。出産できる卵子の割合が高い30代半ばまででさえこのような割合であり、高齢妊娠の人はこの2倍くらい厳しい状況になると思います。
このデータに41歳というわたしの年齢も加味すると、もう少し採卵数を増やさないと、胚盤胞を得るのは難しそうだなぁ、と推測できます。
しかし、2倍厳しくなるということは26個採卵してようやく1つの胚盤胞が望めるということか。どんだけのロングジャーニーなのやら、めまいがするわ〜
さらに同じく、「不妊治療を考えたら読む本」からの引用です。
この採卵数には、卵巣刺激の考え方も関係しています。
(中略)
ASRM(米国生殖医学協会)とESHRE(欧州ヒト生殖医学会)が2012年に初の合同会議を行った際も、卵巣刺激の方法が議論されています。
その報告書「ASRMとESHERのベストな診療」によると、体外受精は、注射で複数の卵胞をとる調整卵巣刺激法を用いれば、最小の周期数で最大の成功率を得られるとされました。
そして、1人の子供を得るために必要な卵子の数は「平均25.1個」「38歳未満の女性に限っても6〜16個」とされました。
(中略)
刺激法別にみた妊娠率は、卵子の現象が進んでいく最中の30代で特に差が開きます。(中略)30代の人たちが最も卵巣刺激法の違いに影響を受けます。
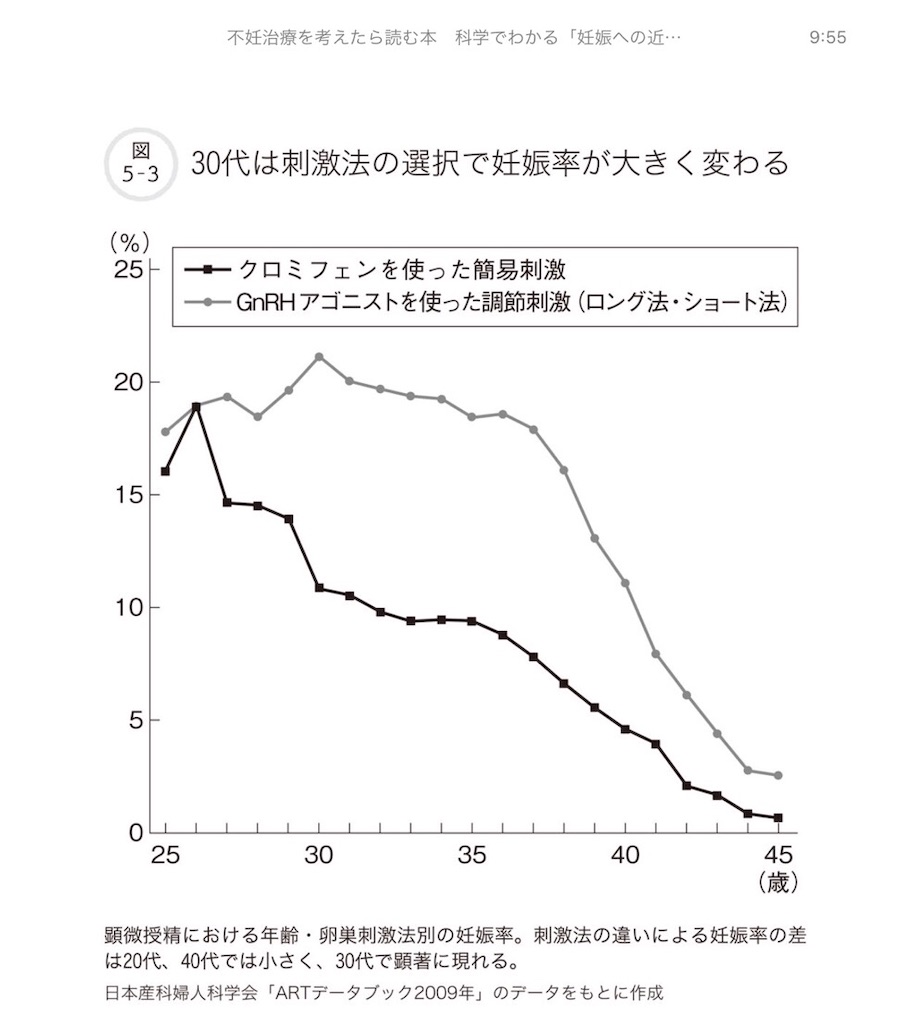
日本生殖補助医療標準化期間(JISART)も、これについて同様の調査を実施しています。同組織が認定している25施設で行った比較調査(2010年)によると、凍結胚移植における35〜39歳の1周期あたりでの妊娠率は、調整卵巣刺激が 42.7%であったのに対し、低刺激法(ほぼ簡易刺激に相当) では、20.4%と半分に留まりました。(中略)
この調査では、どちらの刺激法を使うかは無作為に振り分けられたので、元々の条件が同じ集団で比較されています。
うーん。
今通っているKLC(加藤レディスクリニック)は自然周期・低刺激が卵子の質を担保するというポリシーのクリニックで、低刺激法(基本クロミッドのみ)で採卵しています。
以前の院ではPPOS法を採用しており、採卵方法の変更によって採卵数は4〜5個から3個に減っています。
年齢的なタイムリミットも考慮すると、KLCが低刺激にしか対応してくれない場合には、高刺激も行えるクリニックへの転院も選択肢に入れた方がよいかな、と思い始めました。
実は前回KLCで凍結ができなかった際に(刺激法と明示的には言わなかったけど)、「採卵数を増やしたりするために、とりうる選択肢はありますか?」と医師に確認したのですが、「まぁ、年齢的に良質な卵子は少ないですから。取れるまで繰り返すしかないですね。そんなに採卵や受精方法に種類があるわけじゃないんで」って言われてるんですよね。(わたしは根に持つタイプなので毎回医師名もメモってます。)
上記データから察するに、年齢と良質な卵子については医師のいう通りでありつつ、刺激法については他の選択肢を示唆されていいようなものだなと思います。
上記のデータは2010年、2012年のデータのようなので、現在は技術も向上して多少は事情が違うのかもしれませんが、概ねの傾向としては大きく変わらないような気がします。
転院を検討するもう一つの理由:男性不妊へのアプローチ
加えていうならば、我が家は夫の精検結果もあまりよろしくないのですが(運動率が1%未満、精子自体も頭の部分が空洞になっているものなどの奇形が多い)、KLCは男性不妊に対するアプローチや、改善するための提案などが全くありません。
以前のクリニックは男性外来もあったので、その辺りのアドバイスも得られていました。不妊の原因は、男性要因と女性要因が半々ずつと言われていますし、男性側からのアプローチもしていただきたいところです。
という点から考えると、リプロダクションクリニック東京へ転院してみようかな、と具体的に検討し始めました。
今できることは何か
卵子の質を向上させるために:運動?東洋医学?
一般的に適度な運動は効果的とされるので(上記の「不妊治療を考えたら読む本」の浅田義正先生は運動は影響しないという考え方を取っていますが)、昨年秋以降は少しずつ運動を日常の生活に取り入れています。
年明け以降は毎朝30分のウォーキング、加えて時間にゆとりがあれば30分程度の軽い筋トレもしています。
体を温めた方がいいというので、秋口以降は下半身を中心に暖かくして、湯たんぽを使うようにしました。その効果か、平熱が平常時・高温期ともに0.2度上がっています。
(単に更年期障害の可能性もあるけど。苦笑)
食生活については、もともとあまり外食をする方ではないのですが(中食はあります)、在宅勤務で運動不足から体重が増加気味なこともあって、炭水化物はやや抑え気味に、野菜とタンパク質(脂質の少なめの鶏肉)を意識して撮るようにしています。
他にできることって何かと考えたときに思い当たったのが、東洋医学。
先日紹介した「今すぐ知りたい!不妊治療Q&A」には、以下のように記載されていました。
今すぐ知りたい! 不妊治療Q&A 基礎理論からDecision Making に必要なエビデンスまで | 久慈 直昭 |本 | 通販 | Amazon
東洋医学的な診断に基づいた漢方治療で妊娠に至ったという報告もあり、漢方薬を用いた全身状態の改善が妊孕性向上をもたらしたと考えられる。
(中略)また漢方薬以外で東洋医学の一つとして考えられているもので、漢方医療と肩を並べる治療法に鍼灸治療がある。海外の文献においても、acupunctureの文字が不妊治療に限らず各診療科領域でもしばしば見受けられる。
胚移植(ET)当日に針治療を併用することで妊娠率が、有意に改善したとする報告もあり、当クリニックでも針治療より、より侵略の少ない低出力レーザー治療を用いて、ET当日に施術を行なっている。
この本を読むまでは正直半信半疑で、鍼灸や漢方薬にお金を投下するよりは、治療としてできることがあるのでは?と考えていたのですが、上記の記述で心が揺さぶられています。
わたしは胚盤胞が育たないので、胚移植の前の段階でつまづいているわけですが、漢方や鍼灸は試す価値があるのかな、と思ったりして。
また、低出力レーザー治療なるものも気になるところです。
あとで調べてみよう。
胚盤胞が得られた後を考えて:不育症検査
数十個採卵してようやく得た良好胚盤胞も、着床しなければまた採卵からのゼロスタートになってしまいます。
苦労して胚盤胞を得るわけですから、移植後の段階で着床不全となるボトルネックは、事前に把握・解消しておきたいところです。
着床の窓ずれを調べるERA検査、子宮内の細菌叢を確認するEMMA検査、感染性慢性子宮内膜炎検査(Alice検査)も事前に受けておきたいな、と考えていまします。
Aliceは不要かなと思ってたのですが、慢性子宮内膜炎の女性は30%にのぼる(ERA・EMMA・ALICE検査のご案内 | 不妊治療 | メディカルパーク湘南のWebサイトより)と知って、受けてみてもいいかな、と思い直しました。
あとは、PGT-Aでしょうか。
PTG-Aについてはまた改めて整理したいと思います。
まとめ
転院後の採卵2回くらいは様子見かなと思っていましたが、1回目2回目ともに似たような結果となっていますので、この結果を踏まえて次の診療方針やアクション・選択肢を検討する段階に来ていると感じています。
KLCで上記のような追加検査の情報を収集しつつ、刺激法を変えることが可能かも確認しつつ、返答次第では別のクリニックに転院することも視野に入れて動いていきたいです。
とはいっても、不妊治療は二人三脚。夫の同意が得られないとうまく進みません。
上記の結果を踏まえて夫とも話し合ってみたので、次回はそのことを書こうと思います。
↓クリックが励みになります↓



